
ครั้งแรกของโลก “ม.มหิดล” ร่วมกับ วิทยาลัยแพทยศาสตร์พระมงกุฎเกล้า ค้นพบเชื้อโปรโตซัวก่อโรคลิชมาเนียสายพันธุ์ใหม่ “เชื้อลิชมาเนีย” เผยยังพบการแพร่ระบาดของเชื้อสายพันธุ์นี้ในไทย โดยเฉพาะภาคเหนือและใต้ ชี้ผู้ที่มีภูมิคุ้มกันบกพร่อง หากได้รับเชื้อเสี่ยงเกิดอาการรุนแรง เตรียมขยายผลยกระดับเฝ้าระวังเชิงนโยบาย
- ชี้ผู้ที่มีภูมิคุ้มกันบกพร่อง
- หากได้รับเชื้อเสี่ยงเกิดอาการรุนแรง
สำหรับ “โรคลิชมาเนีย” (Leishmaniasis) ได้รับการประกาศโดย องค์การอนามัยโลก (WHO) ให้เป็นหนึ่งในโรคติดต่อที่สำคัญของมนุษย์ ซึ่งมีการแพร่ระบาดในเขตร้อนชื้น และเขตอบอุ่นของโลก รวมไปถึงบริเวณป่าที่มีฝนตกชุก ซึ่งคนสามารถติดเชื้อผ่านการถูกแมลงพาหะ “ริ้นฝอยทราย” (Sandfly) กัด
แต่จากหลักฐานทางวิทยาศาสตร์ที่เพิ่มขึ้นพบว่า “ริ้นน้ำเค็ม” (Biting midges) ซึ่งพบในประเทศไทยเป็นจำนวนมากด้วย
ผศ.ดร.สุรเดช ศิริพัฒนพิพงษ์ อาจารย์ประจำภาควิชาจุลชีววิทยา คณะวิทยาศาสตร์ มหาวิทยาลัยมหิดล กล่าวว่า ได้ร่วมกับทีมวิจัยจากวิทยาลัยแพทยศาสตร์พระมงกุฎเกล้า ค้นพบเชื้อโปรโตซัวก่อโรค ลิชมาเนีย สายพันธุ์ใหม่ “Leishmania orientalis” ครั้งแรกของโลก
และจากการศึกษาด้านระบาดวิทยาของเชื้อสายพันธุ์นี้เป็นเวลากว่า 10 ปี ปัจจุบันยังพบการแพร่ระบาดเฉพาะในประเทศไทย โดยเฉพาะแถบภาคเหนือและใต้
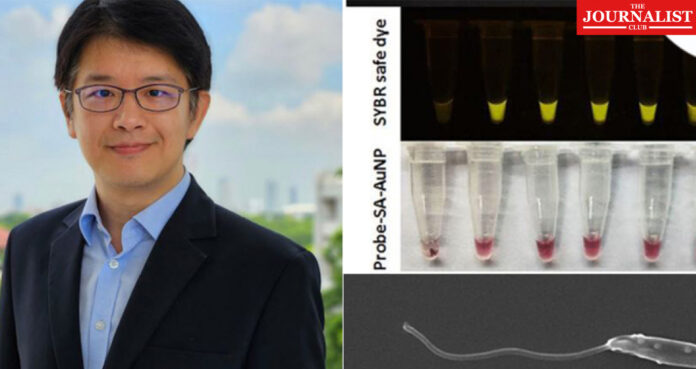
นับตั้งแต่การประกาศการค้นพบเชื้อโปรโตซัวก่อโรคลิชมาเนียสายพันธุ์ใหม่ ทีมวิจัยได้ทำการค้นคว้าวิจัยเกี่ยวกับเชื้อสายพันธุ์นี้อย่างต่อเนื่อง จนได้นำไปสู่การพัฒนาการตรวจการติดเชื้อด้วยเทคนิคระดับโมเลกุล
โดยเป็นผลงานภายใต้การสนับสนุนทุนวิจัยจาก มหาวิทยาลัยมหิดลและวิทยาลัยแพทยศาสตร์พระมงกุฎเกล้า ที่ได้รับการตีพิมพ์ในวารสารวิชาการระดับนานาชาติ “Scientific Reports” เมื่อปี 2565 ที่ผ่านมา
ในเบื้องต้นสามารถตรวจการติดเชื้อจากเลือดผ่านหลอดทดลองทางห้องปฏิบัติการ และถัดมาทีมวิจัยได้มีการพัฒนาสู่นวัตกรรมที่ทำให้สามารถตรวจการติดเชื้อสายพันธุ์ดังกล่าวได้ง่ายขึ้นในแบบของ “แถบตรวจ เชื้อลิชมาเนีย” ซึ่งคาดว่าจะแล้วเสร็จภายในปี 2567 นี้
นอกจากนี้ทีมวิจัยยังได้จับมือกับมหาวิทยาลัยเกษตรศาสตร์ และมหาวิทยาลัยกลาสโกว์ (The University of Glasgow) สหราชอาณาจักร เพื่อขยายความร่วมมือสู่ระดับโลก ทำการศึกษาวิจัยในเชิงลึกต่อไป
ผู้ป่วยโรคลิชมาเนียมีอาการแสดงของโรคได้หลายแบบ ขึ้นอยู่กับสายพันธุ์ของเชื้อที่ติด มีทั้งลักษณะแผลเปื่อยบริเวณผิวหนัง (Cutaneous leishmaniasis) ซึ่งสามารถหายได้เอง ไปจนถึงเยื่อบุบริเวณปากและจมูก (Mucocutaneous leishmaniasis)
แต่โรคลิชมาเนียที่มีอาการรุนแรงที่สุด คือ การติดเชื้อที่อวัยวะภายใน (Visceral leishmaniasis) โดยผู้ป่วยจะมีอาการอ่อนเพลีย ตับและม้ามโตขึ้น และเซลล์เม็ดเลือดต่ำลงผิดปกติ ผู้ป่วยอาจต้องใช้เวลารักษาตัวภายในโรงพยาบาลนานถึง 3 สัปดาห์
โดยทั่วไปคนสามารถติดเชื้อลิชมาเนียผ่านการถูกแมลงพาหะ “ริ้นฝอยทราย” (Sandfly) กัด แต่จากหลักฐานทางวิทยาศาสตร์ที่เพิ่มขึ้นพบว่า “ริ้นน้ำเค็ม” (Biting midges) ซึ่งพบในประเทศไทยเป็นจำนวนมาก
อาจสามารถเป็นพาหะนำโรคลิชมาเนียได้ด้วย นอกจากนี้ สัตว์จำพวกสัตว์เลี้ยง และสัตว์ปศุสัตว์ ยังสามารถเป็น “รังโรค” ซึ่งอาจทำให้การระบาดของเชื้อเป็นไปอย่างรวดเร็วหากไม่มีการเฝ้าระวังที่ดี
ผศ.ดร.สุรเดช และทีมวิจัยได้แสดงความห่วงใยต่อผู้ที่ได้รับเชื้อลิชมาเนีย โดยเฉพาะในกลุ่มผู้ที่มีภูมิคุ้มกันบกพร่อง ว่าอาจมีความเสี่ยงสูงที่จะมีอาการแสดงที่รุนแรงกว่าผู้ที่มีภูมิคุ้มกันปกติ การศึกษาเพื่อให้ทราบถึงความชุกของโรคที่แท้จริง
ด้วยวิธีการตรวจวินิจฉัยที่แม่นยำ จะเป็นประโยชน์ต่อการรับมือกับโรคนี้ได้อย่างมีประสิทธิภาพและในฐานะ “ปัญญาของแผ่นดิน” ตามปณิธานของมหาวิทยาลัยมหิดล หวังให้งานวิจัยดังกล่าวส่งผลให้สังคม เกิดความตระหนักในการเฝ้าระวัง
ตลอดจนขยายผลสู่การออกมาตรการป้องกันในระดับนโยบายตามแนวทาง ”One Health” ต่อไปได้อย่างยั่งยืน
- ส่วนมาตรการป้องกันโรค
1.กำจัดเชื้อลิชมาเนียในผู้ป่วย โดยค้นหาให้พบผู้ป่วยทั้งระยะปรากฏอาการและไม่ปรากฏอาการพร้อมทำการักษาอย่างรวดเร็วจนหายขาด
2.ควบคุม กำจัดพาหะริ้นฝอยทรายโดยปรับปรุงสิ่งแวดล้อมในบ้าน นอกบ้านให้สะอาดและเป็นระเบียบ ทำลายแหล่งเพาะพันธุ์ริ้นฝอยทราย
3.ควบคุม กำจัดสัตว์รังโรค โดยสัตว์เลี้ยงลูกด้วยนมควรอยู่ห่างจากตัวบ้านอย่างน้อย 10 เมตร กรณีเลี้ยงในบ้าน หรือใกล้บ้านควรให้สัตว์นอนในมุ้งชุบเคมีหรือคลุมด้วยผ้า/กระสอบป่าน/ปลอกคอชุบเคมีตอนกลางคืน สัตว์ที่มีเชื้อลิชมาเนียต้องกำจัดโดยปรึกษาสัตวแพทย์หรือผู้ปฏิบัติงานในหน่วยงานปศุสัตว์
4.ป้องกันตนเองอย่าให้ริ้นฝอยทรายกัด เช่น ทายากันยุงสวมเสื้อผ้าปกปิดทั่วร่างกาย เมื่อเข้าป่า ไปถํ้าทำสวน ทำไร่ นอนใมุ้งชุบเคมี ไม่อยู่นอกบ้านช่วงพลบคํ่าที่ริ้นฝอยทรายออกหากินมาก
5.คนที่มีเชื้อเอชไอวี (HIV) ควรป้องกันถูกริ้นฝอยทรายกัด รวมทั้งหลีกเลี่ยงพฤติกรรมเสี่ยงในการติดเชื้อ HIV
6.แรงงานไทยและชาวมุสลิมที่กลับจากประเทศแหล่งโรคในตะวันออกกลางหากถูกริ้นฝอยทรายกัดบ่อยๆเมื่อปรากฏอาการสงสัยต้องรีบไปพบแพทย์
- ขณะที่มาตรการควบคุมการระบาด
1.สอบประวัติผู้ป่วย
2.ค้นหาผู้ป่วยรายอื่นๆ และเจาะโลหิตค้นหาผู้ไม่ปรากฏอาการพร้อมให้การรักษาจนหายขาด
3.ค้นหาสัตว์รังโรคและกำจัดสัตว์ที่มีมีเชื้อลิชมาเนียทุกตัว
4.ป้องกันสัตว์เลี้ยงไม่ให้ถูกริ้นฝอยทรายกัด
5.สอบสวนทางกีฏวิทยาโดยดักจับริ้นฝอยทรายตรวจหาเชื้อลิชมาเนีย
6.พ่นเคมีกำจัดริ้นฝอยทราย ทั้งในบ้าน นอกบ้านและคอกสัตว์
7.ชุมชนทำ Big cleaning day
8.ให้ความรู้โรคลิชมาเนียแก่ประชาชน
- การรักษา
ยารักษาโรคลิชมาเนีย เป็นยาในกลุ่มต้านเชื้อรา เช่น Pentavalent antimoniasis หรือ Amphotericin B เป็นต้น รวมไปถึงการผ่าตัด การรักษาตามอาการ เช่น ให้เลือดหากซีดมาก ปัจจุบันองค์การอนามัยโลกแนะนำให้ใช้ Liposornal Amphotericin B ชนิดฉีดครั้งเดียว ในการรักษาผู้ป่วยลิชมาเนีย
แม้ว่าอาการไม่พึงประสงค์ของการใช้ยาจะน้อยกว่ายาตัวอื่น ๆ แต่ยังคงต้องใช้ความระมัดระวังและอยู่ในความดูแลของแพทย์
ข่าวเกี่ยวข้องเพิ่มเติม : บพข. ชู GBAC Star ท่องเที่ยวเพิ่มมาตรฐานปลอดภัย/โรคอุบัติใหม่










